宗绪毅医生的科普号
- 精选 泌乳素垂体腺瘤服药指导、探讨
首先如何看看待专家共识? 一、目前各行各业中层出不穷的专家共识,不少是直接翻译过来,只是原则性舶来品共识,或略有修改,极少是自己所从事工作总结,又没有具体操作规程,也让基层具体执行者无所侍从。所以我一般不适用所谓共识,而更愿意使用具体疾病指南,或指导建议。因为任何方案方法,都会随着知识的更新,认识的深入以及提炼总结,而必定会有所改变或颠覆性改变。 二、所以我用泌乳素垂体腺瘤服药指导为例进行一个简单的探讨: (一)以目前专家共识指导来讲,若高于正常数值10倍,即当确诊,应当首先服用溴隐亭治疗,从小剂量始,逐步加大用药量,没有进一步操作指导,如何增加或减少剂量,如何观测,泌乳素值对药物反应,副作用如何处理,临床上经常看到 ,从小剂量开始,短者1个月,长者两三个月达到最大剂量,或者长期维持小剂量服药,对泌乳素检测也无规制,有的几个月查一次,甚至不查的。因此医者无所侍从,病患更不明。 (二)在实际工作中,我发现许多服药问题。1、泌乳素高于正常值100倍的患者,对服药最敏感,倍数越低,对药物的敏感性越低2、有的泌乳素垂体腺瘤,肿瘤在影像上不见肿瘤,但泌乳素不能恢复正常,换药也不能恢复正常;3、有的病患,以最低量维持,停药即泌乳素值反弹;4、有的病患对药物效果极差或无效5、许多病患在有规律性服药,根据泌乳素值有序增加或减少药物,能达到停用药物。 三、要记住没有任何一个药物要能达到对某病全有效,现将个人用药规则结合发现问题提出如下建议。 泌乳素垂体腺瘤之诊断标准:1、确诊,实测泌乳素值高于正常值上限10倍以上。2、高度怀疑:高于正常值5-10倍。3、用药:开始1.25mg/次,日两次。连续三天。如果有轻微副反应如恶心,可饭中或后服用。反应过大则停药。如果耐受良好第四天开始,2.5mg/次,日两次,七天后可复查血泌乳素。每月复测血泌乳素值,如果每月均下降,则维持药量不变,如连续两个月不下降,且测的值高于正常值,可日增加2.5mg,即3.75mg/次,日两次,继续每月检测血清泌乳素。一般讲连续六个月泌乳素值在正常范围内,可以试少量减药(如日减1.25mg),还需继续检测泌乳素,根据泌乳素检测结果2-3个月微调药量。以达到最低维持量,或停药。4、注意溴隐亭用药时,如果病患有抑郁等情况不能服此药。5、建议不明时咨询医师。
宗绪毅 主任医师 北京天坛医院 神经外科988人已读 - 精选 旭君论什么是微创手术?什么是精准微创?
微创,顾名思义是微小的创伤,获得最大的效果。精准微创,内外皆是微小创伤,即外在小伤口,深部创伤亦是微小。何为微小之创伤?人有不同解答,而目前所谓微创之概念、方法若万花筒,使人目不暇接,其良莠不齐,医者皆难明其真谛,况普通民众。常闻之表面小切口或穿刺、经鼻孔、钻孔(颅、胸、腹等)是微创,此确实是微创,但是属于微创初级阶段、表面现象阶段即ABC。有时外在口小,内部损伤巨大或造成重要组织、血管、神经损伤,失去微创之意义。从传统以治病而治病,到以防、治、康相结合,到人文伦理与心理、生理相结合综合辩证,不是以治病而治病。此理念的改变极大提升微创之内涵。因此作为医师首先要明确伦理观点。病患要求,少痛苦,早康复,不留后遗症。医师追求,时间短,损伤无或者微,疗效佳。对病患,适当多咨询不同医师,听取意见和建议。因除了意外事故和心脑血管疾病,选择机会微乎其微,都有时间让你慎重考虑决断。对医师,要明白医疗技术是重要,但正确的理念更重要,古有知兵非好战,而今必有良医非好刀,非好药,因有些病先天性,有些病可伴随一生无害,任何微创都是有创伤,有生命风险。因此旭君在行医过程中,对某些不需要医治之疾,可观察随访之疾,常言我是医生,好开刀,好用药,当我讲可以不开刀或不用药,是否慎重参考我得意见?故旭君评曰,微创是理念,非方法,非入路,因方法和入路,今日是微创,明日可能不是。为何让现有方法,不管是老技术,还是新技术,能达到微创境界,即微创伤,才是目的,方是高人
宗绪毅 主任医师 北京天坛医院 神经外科1336人已读 - 精选 旭君论什么是神经外科之微创手术
上篇文章旭君谈什么是微创手术,今再谈什么是神经外科微创手术。微创是当下人人所追求,医生与病患更甚,但常被误用,被曲解。造成严重事件,纠纷不断。在此,先讲一小故事。有次,旭君在观摩北京三博脑科医院院长吴斌教授做一颅咽管瘤手术时,动作与他人无异,一手吸引器,一手双极电凝,在交替进行,然技术动作之轻柔娴熟,之稳、之准,术野之干净,像是精雕细刻一件价值连城的工艺品,自叹比吴教授远甚,在欣赏吴教授精湛技术时,忽感空间有异样,举目四视,发现护士台上,一侧规整摆放许多大小不一明胶海绵和棉片,再无其他异常情况,然感觉时空中缺少点什么,再细观摩,突然发现,原来吴教授将双极电凝当镊子用,非电凝刀用,因脑与血管神经的损伤,除了牵拉伤,误伤,最大损伤为热损伤,此损伤必为一片,脑为蛋白质组成,蛋白质在50-60度时凝固,而电凝之温度数百度,其损伤可想而知。明白为何同样颅咽管瘤手术,吴斌教授手术效果佳,而并发症极少之因,技术好必有好的理念,才能达到此境界。与吴教授探讨时,归纳神经外科微创三种境界,具有好的医疗技术和好的理念,是获得微创效果的重要保障。 因此有对比如下:1、医疗技术差,理念落伍,不亡及残。2、医疗技术差,理念先进,效果差。3、医疗技术好,理念落伍,伤亡较高。4、医疗技术好,理念先进,病患福音。 在技术保障下,从理念上,将神经外科之微创分三个等级。第一初级微创,头皮小切口或钻孔或无切口经鼻等。此多数人认为就是微创。第二中级微创,对颅神经完好的保护,术后完好无损。神经为脑组织的精华。能理解只有部分医师。第三高级微创,对颅内血管保护的完好无损,特别是静脉。尽可能减少或不用止血电凝。任何一根血管损伤,代价极大,动脉损伤造成缺血,静脉造成淤血,脑组织肿胀。能做此级微创技术的医师凤毛麟角。希望医师不但有良好技术,更要具有先进的理念,达到真正临床微创;病患要仔细认真去斟酌求证,避免发现疾病即慌张失去分寸。
宗绪毅 主任医师 北京天坛医院 神经外科1661人已读 - 精选 旭君2020年工作纪实之内镜经鼻蝶垂体腺瘤治疗点评
垂体腺瘤病患中,有部分人鞍底落于斜坡上,蝶窦壁骨质肥厚坚硬,蝶窦内分隔厚硬,且双侧颈内动脉间距偏小,手术中需要辨别中线,显露鞍底,避免损伤颈内动脉,经蝶手术如三博脑科医院院长吴斌教授所指出的,是在颈内动脉走廊内手术,两侧动脉间隔最宽处15mm,窄处约5mm,绝不是一个小手术或简单手术。 近来做了一例这样手术,运城中心医院朱家宝主任将微创理念,精准定位,娴熟的操作技术,短时内顺利完成一例此类手术,病患恢复良好,这样真优秀医师越多,病人越获利,祝贺朱家宝医师。
宗绪毅 主任医师 北京天坛医院 神经外科1098人已读 - 医学科普 以案解析:蛛网膜囊肿的处置思考
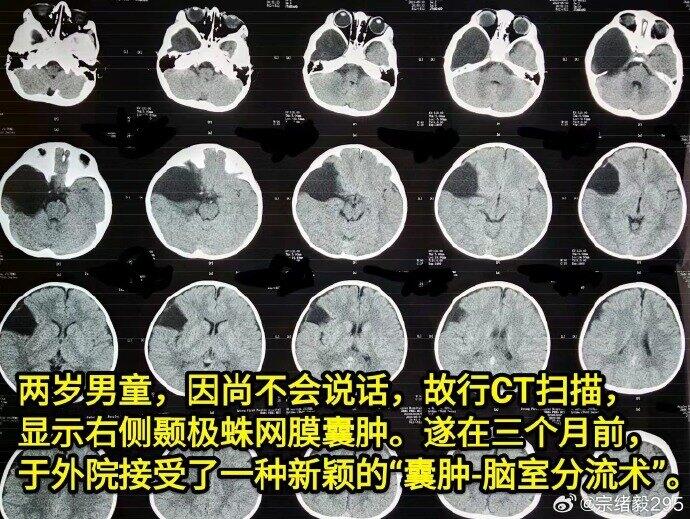
近期北京三博脑科医院院长吴斌教授报告了一例两岁儿童的病例。这名儿童因语言发育迟缓接受CT检查,结果发现右颞部有蛛网膜囊肿,见下【图-1】。在之前医院,儿童接受了囊肿侧脑室分流术。然而,术后三个月的复查CT显示,右侧出现硬膜下积液,中线向左侧偏移,脑室受压,这些情况在手术前并未出现,见下【图2-3】。吴教授提醒,对儿童颅内先天性囊肿的手术治疗应更加谨慎,这一观点我深表赞同。对于这个病例,我对此手术的医学依据感到疑惑。众所周知,脑脊液在颅内的流动是有一定路径的:从双侧侧脑室经室间孔流向三脑室,再通过导水管流向四脑室,最后从四脑室通过正中孔和侧孔流入椎管和蛛网膜下腔。大多数颅内蛛网膜囊肿位于蛛网膜下腔,将流体从相对低压区域分流到高压的脑室,违背了液体自然流动的原理,这种做法值得商榷。蛛网膜囊肿分为张力性和非张力性两种,即使是张力性囊肿,置管后也可能与蛛网膜下腔形成通路,由于压力平衡,分流实际上无效。通过多年的临床经验,我常强调:“良将非好战,良医非好刀。”战争带来伤亡,轻率使用手术刀同样可能带来不必要的风险。因此,面对疾病,特别是非危及生命的情况,建议广泛咨询多家医院和医师的意见。感谢吴教授的病例分享,这是一个深刻的教训。之后我将进一步致力于开展疾病科普教育,让公众更好地理解疾病本质和合理的治疗方法。
 宗绪毅 主任医师 北京天坛医院 神经外科暂无已读
宗绪毅 主任医师 北京天坛医院 神经外科暂无已读 - 典型病例 以案解析:需要手术治疗脑积水的处置思考
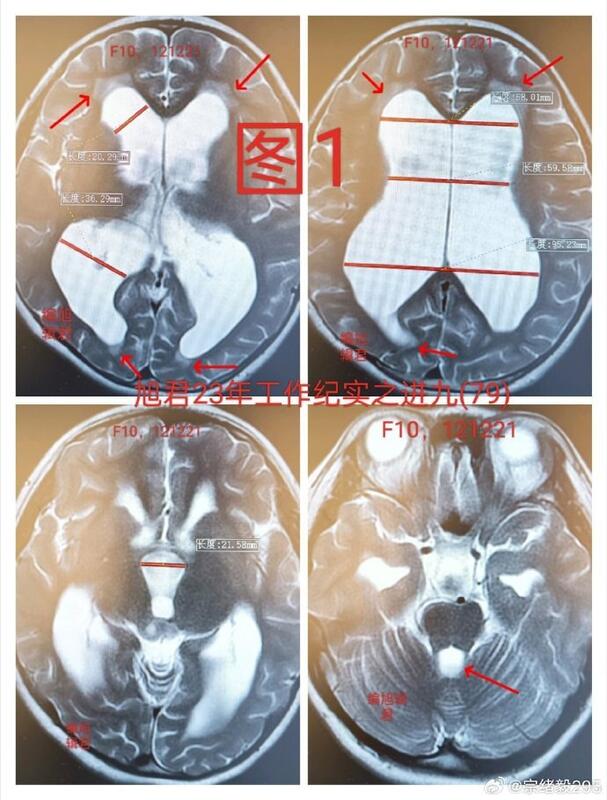
病例一 某位21岁的患者十年前因头痛(双额颞和眼眶为主)恶心,到医院就诊,经CT/MR检查,发现中脑被盖区域有小病变和梗阻性脑积水,室旁渗出明显,见下【图1-2】。当地医生建议进行脑室腹腔分流术。由于家长担心女孩植入异物分流管所造成的长期影响,经过多方咨询了解到一种不需要植入分流管的微创造瘘手术,进而来我处就诊。 经过充分准备之后进行了微创内镜下三脑室底造瘘术。术后患者出现38度高热情况,持续约一周时间。通过对症处理后症状得以好转。 最初进行三脑室底造瘘手术后发热较为常见,但无大脑炎症征象。分析认为可能是手术对下丘脑中枢的干扰所致。随后,手术方法得到改进,几乎无再发热的病例。幸运的是,术后患者的头痛和恶心消失,随后的成长和学习均进入正常状态,定期复查结果也显示良好。目前患者已是大学三年级学生,最近的复查显示脑室明显缩小,脑脊液流动良好,见下【图3-4】,显示出手术取得了成功,见下【图-5】。 病例二 另一位23岁患者,14年前因头痛而发现由中脑被盖胶质增生所导致的梗阻性脑积水。后经过右侧脑室腹腔分流手术后症状有所好转。然而,近三年来,患者自述开始头痛,但无恶心呕吐,无视力下降,且自己尝试压头皮下分流泵无法正常下压和弹起。这说明分流管两端可能已堵塞。复查MR显示脑积水,以三脑室与侧脑室为主,中脑被盖胶质增生,室旁渗出较明显,见下【图6-7】,视力无下降,双颞侧视野有缩小,眼底无视乳头水肿。因此此病例有手术的必要。 考虑到分流管已在体内长达14年,可能已发生老化和变性,且因脑室段可能被脉络丛侵袭包裹,腹腔段亦可能大网膜等包裹进而难以拔出。而皮下管,因老化和管壁的微小凹陷,肉芽侵入,似细微小锯齿样将管固定,同样可能不能拔出。 对于此类病例,推荐的治疗方法是首选内镜三脑室底造瘘手术,并尽可能在镜下探查并分离包裹分流管的脉络丛;其次是进行脑室腹腔分流术,试着拔出分流管,但不宜勉强进行。 经过对这两个病例的治疗回顾分析,对于梗阻性脑积水的处理,建议首选微创方法,即内镜下三脑室底造瘘术。而放置分流管,则实在所有其他手段穷尽后才考虑的,通常是作为最后无奈的选择!
 宗绪毅 主任医师 北京天坛医院 神经外科5人已读
宗绪毅 主任医师 北京天坛医院 神经外科5人已读 - 医学科普 以案解析:耄耋之年的垂体腺瘤的处置思考
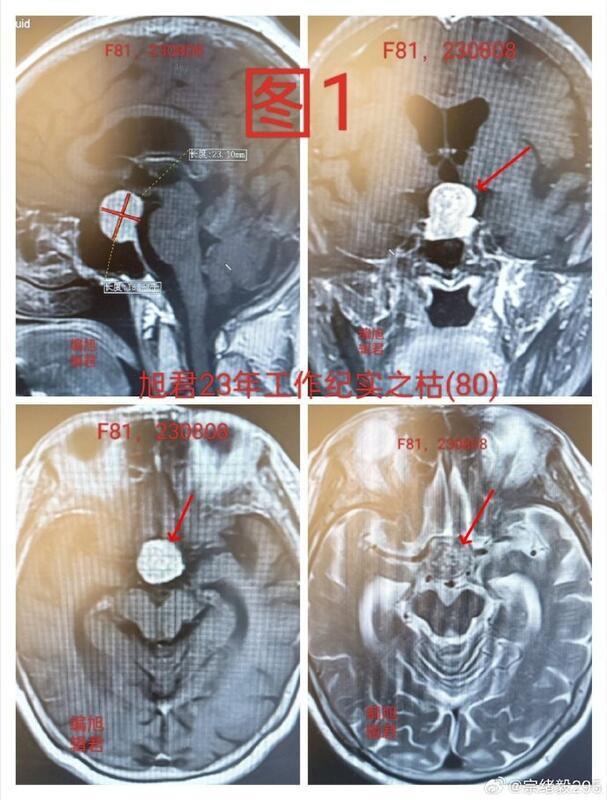
某位81岁的患者,在经历胆囊炎发作并接受全面检查时,意外发现了直径近2cm的垂体腺瘤,见下【图1-2】。追溯病史时,患者提到视物稍感模糊,经过眼科检查和配镜后,视力良好,视野检查未发现缺损,也没有头痛的症状。总体来说,患者的身体状况相对良好。面对这样高龄的患者,如何处理这个病状,以确保零风险并获得最大效益,成为了一个需要慎重考虑的问题。旭君认为,对于一位因胆囊炎而意外发现垂体腺瘤且没有明显临床不适的81岁老人来说,尽管肿瘤接近2cm,但由于没有造成严重症状,有两个处理建议:一是选择观察随诊,并进行定期复查,通常每6-12个月一次;二是通过内镜经鼻蝶微创方式进行手术切除。然而,手术治疗不仅要面临手术本身的风险,如出血、脑脊液鼻漏、发热和感染等,严重时甚至可能危及生命。权衡两种方案的风险和收益后,家属决定选择观察随诊和定期复查的方案。旭君认为,鉴于目前情况,选择观察随诊可能是在多种方案中最能保障患者利益的选择。
 宗绪毅 主任医师 北京天坛医院 神经外科4人已读
宗绪毅 主任医师 北京天坛医院 神经外科4人已读 - 医学科普 以案解析:脑室内囊肿造成梗阻性脑积水处置思考——生活质量是关键!
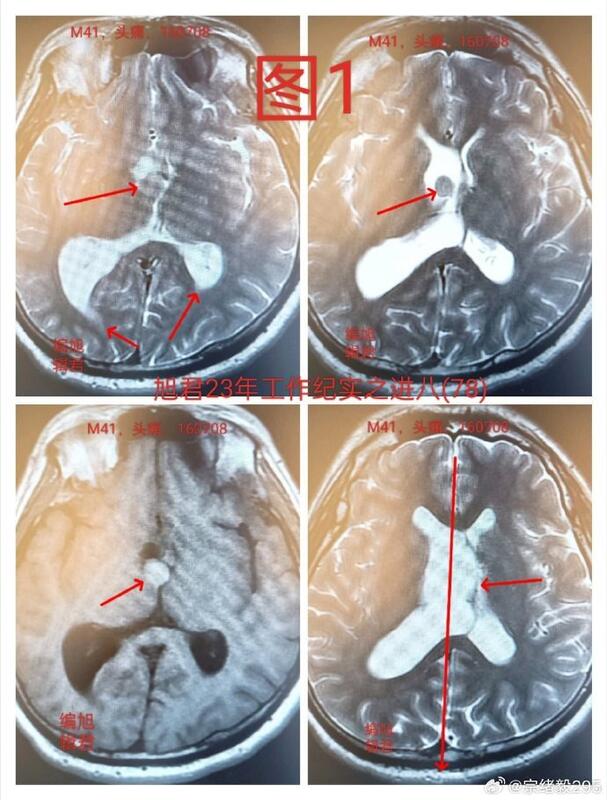
在旭君上一篇文章中《以案解析:脑室内囊肿处置思考(手术or观察)》,我们探讨了关于脑室内小囊肿的处理方法。。今天,我们将再次分析一个脑室内囊肿导致梗阻性脑积水的病例,以提供一个参考方案。某位48岁的患者,在七年前因为无固定位置头痛,服用止痛药效果欠佳,通过MR检查发现右侧室间孔有一个小囊性占位,推测为胶样囊肿,导致单侧脑室发生扩张性脑积水,且脑中线有明显的偏移,见下【图1-2】。当时,经过讨论,虽然建议进行手术切除囊肿或实施右侧脑室腹腔分流术,但考虑到患者及家属对手术风险的担忧,以及头痛仅为偶发,决定暂不手术,而是选择观察随诊,如果出现不适随时就医。一年多后的复查显示脑中线偏移有所好转,见下【图3-5】,患者没有不适感。随后,患者继续正常的生活和工作,偶尔会有无固定位置的头痛。五年后的复查显示囊肿大小无变化,中线偏移基本消失,见下【图6-9】。再过两年多,患者仍未感到明显不适,复查结果显示囊肿变化不大,见下【图10-12】。经过七年的观察和随诊,患者的病情保持稳定并有所改善。考虑到胶样囊肿是一种良性病变,生长极其缓慢,且基地较小,头位或体位的变化可使堵塞室间孔的囊肿移位,从而使脑脊液流通畅顺,因此症状有显著改善。虽然有观点认为此类病例最终需要手术治疗,但旭君认为,这种观点缺乏严谨性。在治疗任何疾病时,生活质量应当是首要考虑的。只有在确保了高质量生活的基础上,寿命的延长才具有真正的意义。
 宗绪毅 主任医师 北京天坛医院 神经外科2人已读
宗绪毅 主任医师 北京天坛医院 神经外科2人已读 - 典型病例 以案解析:脑室内囊肿处置思考(手术or观察)
一位14岁的患者在一岁多时发现右脑室枕角存在囊肿,但没有脑积水或大脑中线移位的问题,见下【图-1】。当时,围绕是否进行积极的微创手术进行了讨论,考虑到患者年幼且大脑处于发育阶段,手术更有利于患者的健康。然而,由于患者还需要接受其他疾病的治疗,最终决定先进行观察和随访。一年后的复查CT,见下【图-2】和两年后的再次复查,见下【图-3】均显示囊肿和脑室的形态没有明显变化。到了患者六岁时的MR复查,见下【图-4】以及现在14岁时的最新MR复查,见下【图-5】,囊肿的大小和脑室形态仍然保持基本稳定。下【图-6】展示了患者从一岁到十四岁的影像学对比,期间其他疾病也已经治愈。这个案例促使我们反思当初的讨论和决策,对于先天性脑室内小囊肿,在不引起梗阻性脑积水等问题的情况下,采取保守的治疗策略是值得认真考虑的。起码这种方法避免了积极手术可能带来的风险,包括生命风险。祝愿患者继续平安健康!
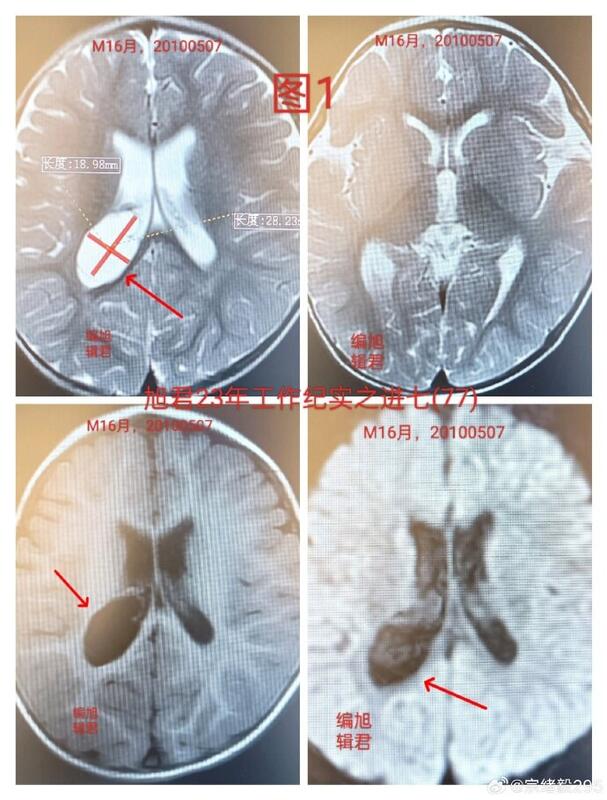 宗绪毅 主任医师 北京天坛医院 神经外科5人已读
宗绪毅 主任医师 北京天坛医院 神经外科5人已读 - 典型病例 以案解析:巨大侵袭性垂体腺瘤的处置
某位43岁的患者因头痛和视物不清的症状而接受了CT和MR检查,结果显示患有一种巨大的侵袭性垂体腺瘤,该腺瘤向颅内扩散,主要侵袭了蝶窦并充满了蝶窦空间,见下【图1-2】。手术采取内镜经鼻蝶微创切除肿瘤。手术中最大的难度在于肿瘤的侵袭性质,特别是其填满了蝶窦。在成功切除肿瘤后,面临的主要问题是处理较大的瘤腔创面和止血,其次是应对鞍底骨质和硬膜的破坏,还需要同时确保鞍隔的完整性得到保护。不过这些关键步骤都处理得非常好。手术后,肿瘤被满意地切除,见下【图-3】,患者恢复情况良好。
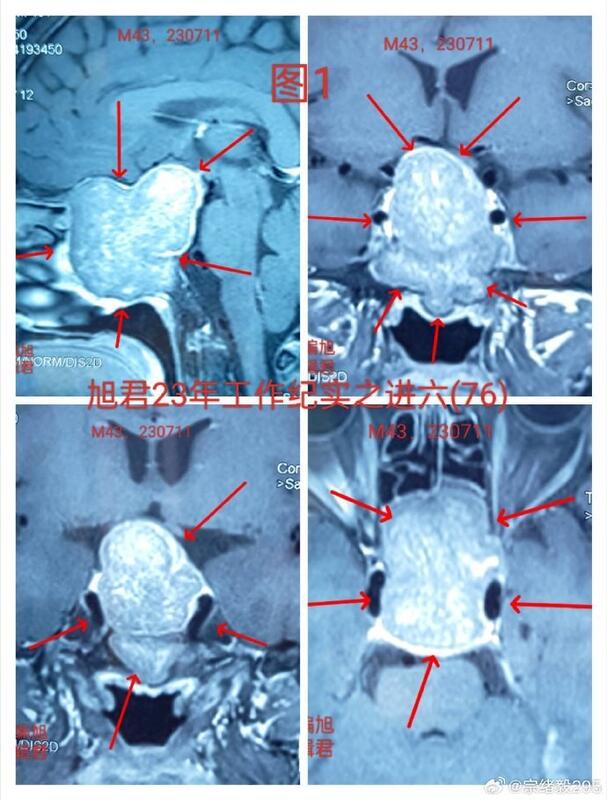 宗绪毅 主任医师 北京天坛医院 神经外科79人已读
宗绪毅 主任医师 北京天坛医院 神经外科79人已读





